A quoi sert un capteur de glucose ?
Le principal intérêt d’un capteur de glucose est qu’il mesure la glycémie en continu et en temps réel. Cela permet d’avoir une vision claire de l’effet son alimentation sur sa glycémie. Mais aussi de mesurer l’impact d’autres facteurs d’influence glycémique comme le manque de sommeil, le sport, le stress, le cycle menstruel, etc..
La mesure du glucose se fait dans le liquide interstitiel.
C’est une nouveauté majeure pour les diabétiques puisqu’elle permet d’éviter les piqûres au doigt.
Pour les diabétiques, un capteur de glucose est l’outil incontournable pour détecter toute hausse trop importante de la glycémie ou pour anticiper une hypoglycémie.
Le capteur permet aussi d’ajuster la quantité d’insuline à prendre avant un repas puisque l’application garde en mémoire l’historique de la glycémie pendant 15 jours.
Allez bien jusqu’au bout de l’article pour lire mon avis sur le nouveau capteur de glucose Freestyle Libre 2 plus.

Comment fonctionne un capteur de glucose ?
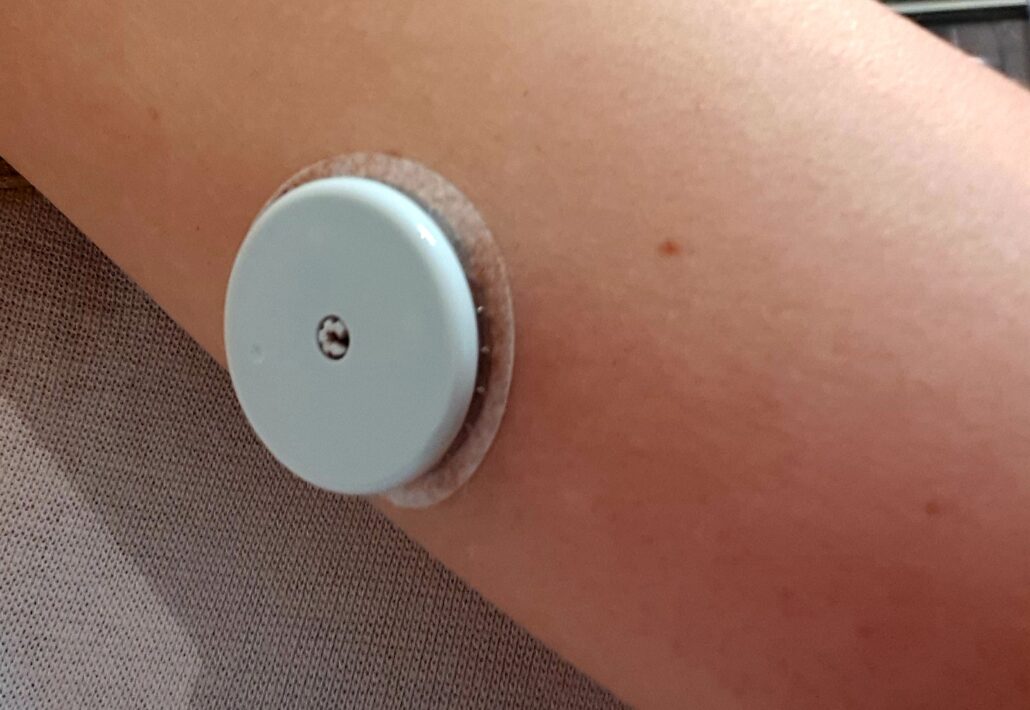
La pose du capteur de glucose se fait obligatoirement dans le bras.
Certaines personnes le mettent ailleurs, pour des raisons de discrétion.
A titre personnel, je trouve que l’emplacement derrière le bras est trop visible mais vu le prix du capteur, je n’ai pas souhaité prendre le risque d’avoir des données moins fiables.
En effet, les laboratoires estiment que c’est derrière le bras que les mesures de la glycémie sont optimales.
NB : si vous avez-vous-même testé un autre endroit, n’hésitez pas à me faire un retour par mail et je pourrai en parler dans mon article.
Une petite aiguille est insérée jusque sous la peau. La taille de l’aiguille peut paraître impressionnante mais on ne sent vraiment rien au moment de l’application dans le bras.

Les mesures de la glycémie sont directement transmises à l’application Libre Link via le Bluetooth d’un smartphone.
Après la pose du capteur, vous devez scanner votre capteur avec votre téléphone pour lancer l’activation. Scanner le capteur se fait en posant le dos de votre téléphone au-dessus du capteur, même avec un vêtement cela fonctionne. Au bout de 1 à 3 secondes votre téléphone va vibrer, signe que la connexion est établie.
Vous verrez un message sur l’application vous informant que la première mesure de la glycémie se fera au bout d’une heure.
Comme il est possible de recevoir des notifications et des alarmes en cas de dépassement d’un certain seuil, cela permet d’être alerté et de pouvoir réagir rapidement avant parfois de ressentir des symptômes désagréables liés à une hyperglycémie ou une hypoglycémie (sueurs, palpitations, vertiges, malaise, tremblements).
Peut-on prendre sa douche avec un capteur de glucose ?
Il est tout à fait possible de prendre sa douche avec un capteur de glucose puisque les capteurs sont étanches. Il est même possible de prendre un bain, d’aller à la piscine et de se baigner avec le capteur, avec une durée maximale de 30 minutes dans l’eau.
Est-ce qu’un capteur de glucose est fiable ?
Les données transmises par le capteur sont fiables, même s’il existe un pourcentage d’erreur. Néanmoins, avec 15 jours de relevés de la glycémie en continu, il y a suffisamment d’informations pour avoir une idée de précise de sa glycémie moyenne et de l’impact de ses repas.
La seule différence notable entre une piqure et un capteur c’est que la piqure donne la mesure du taux de glucose dans le sang, alors que l’aiguille du capteur se trouve dans le liquide interstitiel. C’est pourquoi la mesure de la glycémie effectuée par un capteur a un retard de 5 à 15 minutes.
Je ne suis pas diabétique, quel est l’intérêt d’utiliser un capteur de glucose ?
Je considère le capteur de glucose comme un outil de biohacking. C’est-à-dire un outil permettant d’optimiser sa santé et de mieux vieillir. Au même titre que j’utilise des accessoires pour ralentir le vieillissement cutané, se servir d’une technologie très avancée, maintenant accessible à tous, est un formidable moyen de prévenir des maladies tels que le diabète et de détecter une insulino-résistance.
Test et avis masques LED, patchs Kosmopellis, gua sha et rouleaux de jade
Qu’est-ce que l’insulino-résistance ?
L’insulinorésistance exprime un état de résistance des cellules insulinodépendantes, à l’action de l’insuline. Elle concerne les muscles, le tissu adipeux et le foie. Leurs cellules ont besoin d’insuline pour permettre la rentrée du glucose à l’intérieur. Ce glucose est ensuite utilisé pour produire de l’énergie. Le glucose est donc l’élément indispensable au bon fonctionnement des cellules musculaires et des cellules adipeuses.
En réponse à cette insulino-résistance, le pancréas doit produire plus d’insuline. On assiste à une hyperinsulinémie. A la longue le pancréas s’épuise. Quand le pancréas n’arrive plus à produire d’insuline, on parle d’insulinopénie.
L’insulino-résistance conduit au diabète de type 2, à la stéatose hépatique (maladie du foie gras), à l’obésité viscérale (le ventre qui grossit), à des problèmes hormonaux (SPM, SOPK, testostérone diminué), à des problèmes rénaux, à des problèmes oculaires et aux pathologies cardiovasculaires (car cela favorise l’athérosclérose). Elle impacte aussi la santé cérébrale et émotionnelle.
C’est donc l’ensemble de l’organisme qui est touché par une insulino-résistance. L’insulinorésistance s’installe lentement, sur 10 à 20 avant que les premiers symptômes soient visibles.
C’est pourquoi il faut surveiller tout au long de sa vie son hémoglobine glyquée, et non pas sa glycémie à jeun. En effet, la glycémie à jeun donne une information à un instant T. A l’inverse, l’hémoglobine glyquée mesure la moyenne de la glycémie sur les trois derniers mois.
L’insulinorésistance peut être réversible.
J’ai conçu un accompagnement complet qui vous donnera toutes les clés pour enrayer cette spirale infernale.
Combien coûte un capteur de glucose ?
Le coût d’un capteur de glucose est très variable en fonction des pharmacies. Le prix tourne autour d’une cinquantaine d’euros.
C’est en l’achetant chez une pharmacie en ligne que vous le trouverez à un prix plus abordable.
J’achetais auparavant le Free Style Libre 2 à 40€. Le Free Style Libre 2 plus est vendu à 43€ au minimum, ce qui est une forte augmentation pour seulement un jour de plus de données.
J’ai voulu racheter l’ancien modèle mais on ne le trouve plus.
Jusqu’à maintenant, j’ai utilisé le capteur de glycémie une fois par an. Ce n’est pas beaucoup et j’aurais aimé l’utiliser davantage, dans l’idéal une fois à chaque saison car cela permet mesurer l’impact de son alimentation en fonction des saisons. L’été, vous ne mangez pas la même chose qu’en hiver, mais comment en mesurer les effets sur votre glycémie sans capteur ?
Peut-on acheter un capteur de glucose sans ordonnance ?
Un capteur de glucose peut être acheté sans ordonnance dans n’importe quelle pharmacie.
Néanmoins, comme je ne sais pas comment les pharmaciens perçoivent cet achat effectué par des non-diabétiques, j’ai préféré acheter le capteur en ligne plutôt que dans une officine. Je ne souhaitais prendre le risque que l’on me pose des questions ou de recevoir des remarques.
Le capteur de glucose peut-il être remboursé ?
Le capteur de glucose est remboursé pour les personnes diabétiques, quand il est prescrit sur une ordonnance établie par un médecin, un pédiatre ou un diabétologue. Ce remboursement concerne les personnes diabétiques de type 1 ou 2, enfants à partir de 2 ans et adultes.
Comment analyser les données du capteur de glucose ?
C’est là où ça se complique.
Il sera facile de suivre votre courbe glycémique en fonction de vos repas et des moments de la journée. Par contre, l’analyse fine des causes et des conséquences ne peut être faite que par un professionnel.
C’est pourquoi je vous propose d’analyser vos données lors d’une consultation, en vous envoyant un questionnaire au préalable pour informant des éléments indispensables à noter en amont et qui permettront une analyse précise.
J’ai parlé en début de mon article de certains facteurs pouvant très fortement impacter la glycémie : le manque de sommeil, le stress, certaines activités sportives, la phase lutéale et les règles, le moment de la journée, plus tous les facteurs liés au repas en lui-même tels que l’index glycémique des aliments.
Regarder simplement sa courbe ne permet pas de déterminer des leviers d’action afin d’améliorer sa glycémie et de diminuer son hémoglobine glyquée.
Dans quels cas utiliser un capteur de glucose ?
Je recommande le recours à un capteur de glucose si :
- Vous souhaitez perdre du poids,
- Vous êtes tout le temps fatigué, ou vous avez des gros coups de pompe à certains moments de la journée,
- Vous avez une insulino-résistance,
- Vous êtes en péri-ménopause/ménopause et vous avez pris du poids,
- Vous êtes en pré-diabète,
- Vous souhaitez avoir plus d’énergie,
- Vous souhaitez ralentir le vieillissement.
Lors d’une consultation, je vous indiquerai quelles sont les données utiles et comment vous servir des données du capteur pour atteindre vos objectifs.
Quelle est la différence entre le Free Style Libre 2 et le 2 Plus ?
Vous avez peut être déjà lu mon avis et mon test d’utilisation du capteur de glucose Free Style Libre 2.
Depuis 2025, le laboratoire Abbott a lancé son nouveau capteur :le Free Style Libre 2 plus, en remplacement du Free Style Libre 2 dont la commercialisation a été arrêtée fin 2025.
Le capteur de glucose Free Style Libre 2 propose 3 nouveautés.
Le capteur de glucose 2 plus donne 15 jours de données, contre 14 auparavant.
Il a également un indice de fiabilité augmenté.
Enfin, il fonctionne avec l’application Libre Link, le lecteur FreeStyle Libre 2, et maintenant avec certaines pompes à insuline.
Articles récents